Mehr als Verzicht - Zöliakie & Glutensensitivität Und die Kunst, glutenfrei zu leben
Zöliakie ist eine Autoimmunerkrankung, Glutensensitivität hingegen eine nicht eindeutig definierte Unverträglichkeit – beide erfordern unterschiedliche Diagnostik und Umgang.
In diesem Blogbeitrag versuche ein bisschen Licht ins Dunkle zu bringen und über die verschiedenen Thematiken aufzuklären. In weiteren Beiträgen werde ich über alltägliche Hürden, Tipps und den Alltag mit dem Thema Glutenfrei schreiben 🙂
Was ist Gluten?
Gluten ist ein Sammelbegriff für bestimmte Eiweiße, die in Getreidesorten wie Weizen, Roggen, Gerste und verwandten Arten vorkommen. Es sorgt für die Elastizität von Teigen – ist also in Brot, Pasta, Pizza, Kuchen und vielen Fertigprodukten enthalten. Oftmals erkennt man nicht sofort, wo Gluten enthalten ist und es gibt somit auch ein paar Fallen, die nicht auf den ersten Blick ersichtlich sind.
Schauen wir uns die Unterschiede zwischen Zöliakie und Glutensensitivität erstmal genauer an
Zöliakie: Die Autoimmun- erkrankung
Definition:
Zöliakie ist keine einfache Unverträglichkeit, sondern eine chronische Erkrankung, bei der das Immunsystem überempfindlich auf Gluten reagiert. Gluten ist ein Eiweiß, das in vielen Getreidesorten vorkommt – zum Beispiel in Weizen, Roggen, Gerste, Dinkel und deren Verwandten. Für Menschen mit Zöliakie ist dieses Eiweiß nicht harmlos: Es löst eine Entzündung in der Dünndarmschleimhaut aus.
Mit der Zeit werden die feinen Ausstülpungen im Darm – die sogenannten Zotten – geschädigt oder bilden sich zurück. Diese Zotten sind wichtig, weil sie Nährstoffe aus der Nahrung aufnehmen. Wenn sie fehlen, kann der Körper nicht mehr ausreichend Vitamine, Mineralstoffe und Energie aufnehmen. Das führt zu Beschwerden wie Bauchschmerzen, Durchfall, Müdigkeit, Gewichtsverlust oder Hautproblemen. Manche Menschen spüren auch psychische Auswirkungen wie Reizbarkeit, depressive Verstimmungen oder Konzentrationsprobleme.
Zöliakie kann in jedem Alter auftreten – bei kleinen Kindern, Jugendlichen oder Erwachsenen. Oft dauert es Jahre, bis die Diagnose gestellt wird, weil die Symptome so unterschiedlich und manchmal sehr subtil sind. Manche Menschen haben kaum Beschwerden, andere leiden stark – und viele wissen lange nicht, was ihnen eigentlich fehlt.

Symptome, Diagnose & Therapie
Symptome
Atypische und unspezifische Symptome
Diese Symptome treten häufig ohne erkennbare Verbindung zum Verdauungstrakt auf und werden daher oft nicht sofort mit Zöliakie in Verbindung gebracht:- Müdigkeit, Erschöpfung, Konzentrations-
störungen
Durch Nährstoffmangel, insbesondere Eisen- oder Vitamin-B12-Mangel. - Depressive Verstimmungen, Reizbarkeit, Angstzustände
Psychische Symptome können durch chronische Entzündungen und Mangelerscheinungen verstärkt werden. - Hautprobleme (z. B. Akne, Ekzeme, Dermatitis herpetiformis Duhring)
Letztere ist eine spezifische Hautmanifestation der Zöliakie mit juckenden Bläschen, aber auch nicht-spezifische Hautunreinheiten wie Akne können auftreten - Haarausfall, brüchige Nägel, blasse Haut
Zeichen von Eisen- oder Zinkmangel. - Zyklusstörungen, unerfüllter Kinderwunsch, Früh- oder Fehlgeburten
Zöliakie kann die Fruchtbarkeit beeinträchtigen. - Neurologische Symptome
Schwindel, Taubheitsgefühle, Koordinationsstörungen (Ataxie) – oft durch Vitamin-B12-Mangel.
Typische gastrointestinale Symptome
Diese Beschwerden stehen im direkten Zusammenhang mit der gestörten Verdauung und Nährstoffaufnahme:
- Durchfall oder Verstopfung. Häufig fettig-glänzender, voluminöser Stuhl.
- Blähungen, Bauchschmerzen, Völlegefühl. Besonders nach dem Verzehr glutenhaltiger Speisen.
- Übelkeit, Erbrechen
- Appetitlosigkeit oder Heißhunger
- Gewichtsverlust oder Gedeihstörungen (bei Kindern)
- Vorwölbung des Bauchs („Trommelbauch“) bei Kindern

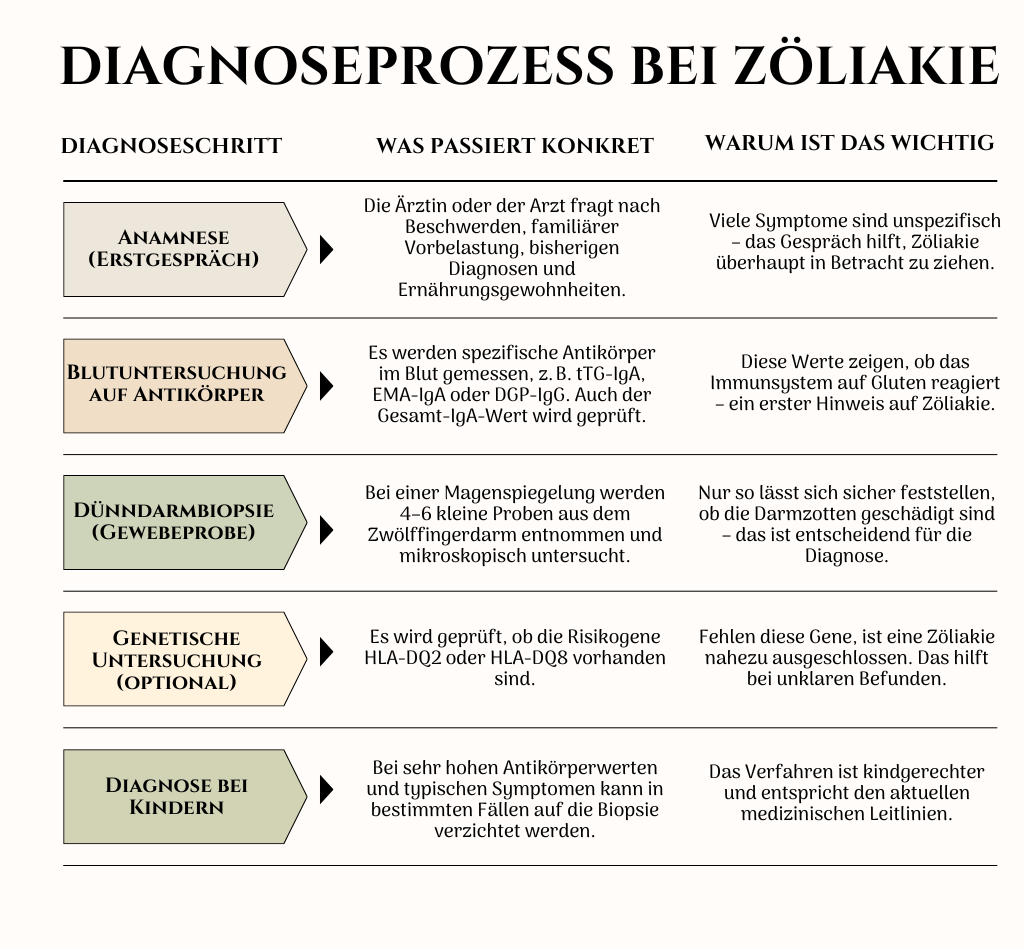
Diagnose
Zöliakie ist nicht immer laut. Sie kommt leise, schleicht sich in Routinen, versteckt sich hinter Symptomen, die scheinbar nichts miteinander zu tun haben. Ein bisschen Akne. Ein bisschen Müdigkeit. Ein bisschen Unruhe nach dem Essen. Und irgendwann fragt man sich: Ist das noch normal
Die Diagnose einer Zöliakie ist oft ein Weg voller Fragen, Zweifel und Aha-Momente. Denn die Krankheit zeigt sich nicht immer laut und deutlich – manchmal sind es nur kleine Hinweise: Müdigkeit, Hautprobleme, diffuse Bauchschmerzen oder das Gefühl, dass der Körper nicht mehr richtig mitmacht. Und doch beginnt alles mit einem Verdacht.
Wenn dieser Verdacht im Raum steht, ist es wichtig, weiterhin glutenhaltig zu essen – auch wenn das schwerfällt. Denn nur so lassen sich die typischen Spuren im Blut und im Darm erkennen. Die erste Station ist meist ein Bluttest, bei dem bestimmte Antikörper gemessen werden. Sie zeigen, ob das Immunsystem auf Gluten reagiert. Doch ein positiver Test allein reicht nicht aus.
Um sicherzugehen, folgt eine kleine Gewebeprobe aus dem Dünndarm – eine sogenannte Biopsie. Dabei wird geprüft, ob die Darmzotten, die für die Nährstoffaufnahme zuständig sind, bereits geschädigt sind. Diese Untersuchung ist kurz und risikoarm, aber entscheidend für die Diagnose.
Manchmal wird zusätzlich ein Gentest gemacht, um zu sehen, ob bestimmte Risikogene vorhanden sind. Und bei Kindern kann unter bestimmten Bedingungen sogar auf die Biopsie verzichtet werden – etwa wenn die Antikörper sehr deutlich sind und die Symptome passen.
Was viele nicht wissen: Zöliakie kann sich auch ganz still zeigen. Ohne Durchfall, ohne Bauchweh. Stattdessen mit Akne, Stimmungsschwankungen, Eisenmangel oder Zyklusproblemen. Deshalb lohnt sich ein genauer Blick – besonders, wenn Beschwerden kommen und gehen, ohne klare Ursache.
Die Diagnose ist kein Urteil, sondern ein Schlüssel. Sie öffnet die Tür zu einem Leben mit Klarheit, mit glutenfreier Ernährung und mit dem Wissen: Ich bin nicht empfindlich – ich nehme meinen Körper ernst!
Wichtig: Gluten nicht vorzeitig weglassen!
Während der gesamten Diagnostik muss weiterhin glutenhaltig gegessen werden. Wird Gluten vorher weggelassen, können sich Antikörper und Schleimhautveränderungen zurückbilden – und die Diagnose wird erschwert oder unmöglich
Fazit
Die Diagnose einer Zöliakie ist ein mehrstufiger Prozess, der Geduld und Genauigkeit erfordert. Nur mit einer klaren Diagnose lässt sich die Erkrankung sicher behandeln – durch eine lebenslange, strikt glutenfreie Ernährung.
Detailierter Diagnoseablauf
Therapie:
Glutenfreie Ernährung als zentrale Therapie
Sobald die Diagnose gesichert ist, beginnt die Umstellung auf eine strikt glutenfreie Ernährung. Das bedeutet: Alle Lebensmittel, die Weizen, Roggen, Gerste, Dinkel oder verwandte Getreide enthalten, müssen dauerhaft gemieden werden. Auch kleinste Mengen – etwa durch Spuren in verarbeiteten Produkten oder durch Kreuzkontamination in der Küche – können eine erneute Entzündungsreaktion auslösen. Die strikte glutenfreie Ernährung muss ein Leben lang eingehalten werden.
Wichtig ist dabei:
Glutenfrei bedeutet nicht nur „ohne Brot“, sondern betrifft auch Fertigprodukte, Gewürzmischungen, Soßen, Süßigkeiten und Medikamente.
Betroffene lernen, Lebensmittelkennzeichnungen zu lesen, auf das Symbol der durchgestrichenen Ähre zu achten und sich mit glutenfreien Alternativen vertraut zu machen.
Viele Produkte sind mittlerweile gut verfügbar – von glutenfreiem Mehl über Pasta bis hin zu Backwaren und Snacks.
Medizinische Begleitung und Kontrolle
Die Umstellung sollte idealerweise von einer spezialisierten Ernährungsberatung begleitet werden. Denn neben dem Verzicht auf Gluten geht es auch darum, Nährstoffmängel auszugleichen, die durch die Erkrankung entstanden sind – etwa Eisen, Kalzium, Vitamin D, B12 oder Zink.Regelmäßige ärztliche Kontrollen sind wichtig:
– zur Überprüfung der Antikörperwerte im Blut– zur Kontrolle der Nährstoffversorgung
– zur Beobachtung, ob sich die Darmschleimhaut regeneriert

Glutensensitivität: Die nicht-zöliakische Reaktion
Definition:
Glutensensitivität ist das stille Gefühl, dass etwas nicht stimmt – obwohl alle Tests unauffällig sind. Es ist das Unbehagen nach dem Essen, das man sich lange nicht erklären kann. Und es ist die Erleichterung, wenn man endlich versteht, dass man nicht empfindlich ist, sondern schlichtweg eine Glutensensitivität hat.
Manche Menschen spüren es ganz deutlich: Nach einem Stück Brot wird der Bauch schwer, die Haut unruhig, der Kopf neblig. Es ist kein allergischer Schock, keine nachweisbare Zöliakie, keine klassische Diagnose. Und doch ist da etwas – eine Reaktion auf Gluten, die sich nicht in Laborwerten zeigt, sondern im Alltag, im Körpergefühl, in der Stimmung.
Diese Form der Unverträglichkeit nennt man nicht-zöliakische Glutensensitivität. Sie ist keine Autoimmunerkrankung wie Zöliakie, aber sie kann ähnliche Symptome hervorrufen: Blähungen, Bauchschmerzen, Müdigkeit, Kopfschmerzen, Hautprobleme, depressive Verstimmungen. Der Unterschied: Bei Glutensensitivität sind die Antikörpertests negativ, die Darmbiopsie unauffällig – und trotzdem verbessert sich das Wohlbefinden deutlich, wenn Gluten weggelassen wird.
Für viele beginnt die Reise mit dem Gefühl, nicht ernst genommen zu werden. „Die Tests sind alle normal“, heißt es. „Vielleicht ist es Stress.“ Und doch bleibt das Unwohlsein. Die Diagnose ist oft eine Ausschlussdiagnose – man testet auf Zöliakie, auf Weizenallergie, auf andere Erkrankungen. Und wenn alles negativ ist, bleibt die Sensitivität als mögliche Erklärung.
Was hilft, ist Selbstbeobachtung. Ein Ernährungstagebuch. Ein achtsamer Umgang mit dem eigenen Körper. Und manchmal der Schritt, Gluten für einige Wochen bewusst wegzulassen – unter ärztlicher oder ernährungsberaterischer Begleitung. Viele berichten dann von einer spürbaren Verbesserung: Der Bauch wird ruhiger, die Haut klarer, die Gedanken heller.
Glutensensitivität ist nicht eingebildet. Sie ist eine körperliche Reaktion, die noch nicht vollständig verstanden ist – aber real erlebt wird. Sie braucht keine Beweise, sondern Verständnis. Und sie erinnert uns daran, dass Gesundheit nicht nur messbar ist, sondern fühlbar.
Symptome
Die Symptome – vielschichtig und individuell
Die Beschwerden bei Glutensensitivität sind oft diffus und reichen über verschiedene Körpersysteme hinweg. Sie können direkt nach dem Essen auftreten oder sich über Stunden hinweg entwickeln. Häufige Symptome sind:Verdauungsbeschwerden
Blähungen, Bauchschmerzen, Völlegefühl, wechselnde Stuhlgewohnheiten – oft ohne klare Ursache. Der Bauch fühlt sich gereizt, obwohl keine Entzündung nachweisbar ist.Kognitive Symptome („Brain Fog“)
Viele berichten von Konzentrationsstörungen, Gedächtnisproblemen oder einem Gefühl geistiger Vernebelung. Gedanken wirken langsamer, Entscheidungen schwerer.Müdigkeit und Erschöpfung
Eine tiefe, nicht erklärbare Müdigkeit, die sich durch Schlaf nicht bessert. Der Körper wirkt ausgelaugt, obwohl keine Mangelerscheinung vorliegt.Kopfschmerzen und Migräne
Wiederkehrende Kopfschmerzen, oft nach dem Verzehr glutenhaltiger Lebensmittel. Manche erleben sogar migräneartige Anfälle.Stimmungsschwankungen und depressive Verstimmungen
Die Verbindung zwischen Darm und Psyche ist eng. Viele Betroffene berichten von Reizbarkeit, innerer Unruhe oder depressiven Phasen.Hautprobleme
Juckreiz, Ekzeme oder Ausschläge, die sich nicht eindeutig zuordnen lassen – oft in Verbindung mit anderen Symptomen.Gelenk- und Muskelschmerzen
Auch körperliche Beschwerden wie Verspannungen oder wandernde Schmerzen können auftreten, ohne dass eine rheumatologische Ursache gefunden wird.

Diagnose
Warum die Diagnose so schwierig ist
Die Symptome der Glutensensitivität ähneln denen der Zöliakie – aber die medizinischen Tests bleiben negativ. Es gibt keine Antikörper, keine Schleimhautschäden, keine genetischen Marker. Deshalb ist die Diagnose oft eine Ausschlussdiagnose: Zöliakie und Weizenallergie werden ausgeschlossen, und die Beschwerden bessern sich deutlich unter glutenfreier Ernährung.
Das macht die Glutensensitivität nicht weniger real – sondern fordert einen anderen Blick: weg von Laborwerten, hin zum Körpergefühl. Viele Betroffene erleben eine spürbare Verbesserung, sobald sie Gluten meiden – auch wenn die Medizin keine eindeutige Erklärung liefern kann.
Wie die Diagnose trotzdem gelingt
Die Diagnose erfolgt in mehreren Schritten – und sie braucht Geduld, Achtsamkeit und ärztliche Begleitung:
1. Zöliakie und Weizenallergie ausschließen
Das ist der wichtigste erste Schritt. Nur wenn diese Erkrankungen sicher ausgeschlossen sind (durch Antikörpertests, Biopsie und ggf. Allergietests), kann man von Glutensensitivität sprechen.
2. Symptome dokumentieren
Ein Ernährungstagebuch hilft, Zusammenhänge zwischen glutenhaltigen Lebensmitteln und Beschwerden zu erkennen. Auch die zeitliche Verzögerung (oft Stunden später) wird so sichtbar.
3. Glutenauslassversuch unter ärztlicher Begleitung
Für 4–6 Wochen wird glutenhaltige Nahrung konsequent gemieden. Bessern sich die Beschwerden deutlich, ist das ein Hinweis auf Glutensensitivität.
4. Glutenprovokation (optional)
In manchen Fällen wird Gluten gezielt wieder eingeführt, um zu sehen, ob die Symptome zurückkehren. Das sollte jedoch nur unter ärztlicher Aufsicht geschehen – emotional und körperlich kann das belastend sein.
Therapie
Was bedeutet Therapie bei Glutensensitivität?
Glutensensitivität ist keine Autoimmunerkrankung wie Zöliakie und keine klassische Allergie. Sie lässt sich nicht durch Bluttests oder Biopsien eindeutig nachweisen. Und doch reagieren viele Menschen spürbar auf glutenhaltige Lebensmittel – mit Bauchbeschwerden, Müdigkeit, Kopfschmerzen oder Hautproblemen.Die Therapie beginnt deshalb nicht mit einem Rezept, sondern mit einem Perspektivwechsel: Weg von der Diagnose, hin zum Körpergefühl.
Therapie der Glutensensitivität – zwischen Klarheit und Körpergefühl
Die Therapie der Glutensensitivität beginnt nicht mit einem Laborwert, sondern mit einem Gefühl: Etwas stimmt nicht. Der Bauch reagiert, der Kopf wird schwer, die Haut juckt – und doch zeigen alle Tests keine Zöliakie, keine Allergie. Was bleibt, ist die Erfahrung, dass Gluten Beschwerden auslöst. Und der Wunsch, wieder in Balance zu kommen.Da es keine Medikamente oder standardisierten Leitlinien für Glutensensitivität gibt, besteht die Therapie vor allem in einer individuellen Ernährungsanpassung – begleitet von Selbstbeobachtung, ärztlicher Begleitung und manchmal auch dem Blick auf andere Auslöser wie FODMAPs.
Glutenfrei – aber nicht zwingend strikt
Anders als bei Zöliakie muss Gluten bei Glutensensitivität nicht zwingend vollständig gemieden werden. Manche Betroffene vertragen kleine Mengen, andere reagieren schon auf Spuren. Deshalb steht nicht das Verbot im Vordergrund, sondern die Frage: Was tut mir gut?
Die Ernährung wird symptomorientiert angepasst:- Glutenhaltige Getreide wie Weizen, Roggen, Gerste und Dinkel werden reduziert oder ersetzt.
- Alternativen wie Reis, Mais, Hirse, Buchweizen, Quinoa oder glutenfreie Haferprodukte werden bevorzugt.
- Fertigprodukte, Gewürzmischungen und Soßen werden achtsam geprüft – denn Gluten versteckt sich oft in Zusatzstoffen.
Ein Ernährungstagebuch kann helfen, Zusammenhänge zu erkennen – besonders wenn die Beschwerden nicht sofort nach dem Essen auftreten.
Und wenn es nicht nur Gluten ist? Der Blick auf FODMAPs
Viele Menschen mit Glutensensitivität reagieren nicht nur auf Gluten, sondern auch auf bestimmte fermentierbare Kohlenhydrate, die unter dem Begriff FODMAPs zusammengefasst werden.
Diese Stoffe werden im Darm schlecht aufgenommen und können zu Blähungen, Bauchschmerzen und Durchfall führen – ganz ähnlich wie Gluten. Deshalb lohnt sich bei anhaltenden Beschwerden auch ein Blick auf die FODMAP-reiche Ernährung.
Eine FODMAP-arme Diät wird meist in drei Phasen durchgeführt:
- Reduktion: Hoch-FODMAP-Lebensmittel werden für einige Wochen gemieden.
- Testphase: Einzelne Gruppen werden schrittweise wieder eingeführt.
- Langfristige Anpassung: Die Ernährung wird individuell abgestimmt – mit Fokus auf Verträglichkeit und Vielfalt.
Fazit:
Diese Diät sollte unbedingt professionell begleitet werden – z. B. durch eine spezialisierte Ernährungsberatung oder eine gastroenterologische Praxis. Denn sie ist komplex und darf nicht zu Mangelernährung führen.
Therapie bedeutet auch: sich selbst ernst nehmen
Die Therapie der Glutensensitivität ist kein starres Schema, sondern ein Prozess. Sie beginnt mit dem Vertrauen in das eigene Körpergefühl und führt über achtsame Ernährung zu mehr Wohlbefinden. Sie kann auch bedeuten, andere Reizfaktoren zu erkennen – Stress, Schlafmangel, hormonelle Schwankungen – und den eigenen Alltag liebevoll zu gestalten.
Pass auf dich und deinen Körper auf.